Риск и стадии развития пролежней, чем лечить? Пролежни — патологические изменения в тканях в результате их сдавливания во время лежания в одной позе
Лекция 5. Профилактика пролежней
Значения формант немецких гласных звуков
(вне фонетического контекста), Гц
| Гласные | F1 | F2 | F3 |
| i: | |||
| i | 350. | ||
| е: | |||
| е: | |||
| е | |||
| а | |||
| а: | |||
| о | |||
| о: | |||
| ? | |||
| u: |
1. Пролежни, места образования, стадии развития.
2. Факторы, способствующие развитию пролежней.
Пролежнь - некроз мягких тканей (кожи с подкожной клетчаткой, слизистой оболочкой, стенки полого органа или кровеносного сосуда и др.), возникающий следствии ишемии, вызванной продолжительным непрерывным механическим давлением на них.
Потенциальными местами образования пролежней могут быть все места над костными выступами на теле, которые сдавливаются при лежании или сидении. В этих местах слабее всего выражена подкожно-жировая клетчатка, давление костных выступов выражено сильнее всего. В зависимости от расположения пациента (на спине, на боку, сидя в кресле) точки давления изменяются. Чаще всего в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток. Места локализации пролежней
В положении «на спине» пролежни развиваются в области затылка, лопаток, на локтях, крестце, седалищных буграх, пятках. В положении «на боку» — в области ушной раковины, плечевого, локтевого суставов, бедренного, коленного суставов, на лодыжке. В положении «сидя» — в области лопаток, крестца, пяток, пальцев стопы. Если пациент лежит на животе - область лобка и скулы.
Развитие пролежень . Первоначально на коже появляется бледное пятно, затем покраснение, отек, иногда сопровождающийся образованием пузырей в местах отслойки эпидермиса, затем некроз приводит к обнажению раневой поверхности, инфицированию раны, повреждению подлежащих тканей, вплоть до кости. При продолжающемся неблагоприятном воздействии пролежни быстро растут, иногда захватывая почти все участки тела, соприкасающиеся с опорной поверхностью.
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи , не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Диагностика инфекции пролежней проводится врачом. Диагноз ставится на основании данных осмотра. При этом используются следующие критерии:
1) гнойное отделяемое;
2) боль, отечность краев раны.
Диагноз подтверждается бактериологически при выделении микроорганизма в посевах образцов жидкости, полученных методом мазка или пункции из краев раны.
Подтверждение имеющегося осложнения "инфекции пролежней" бактериологически должно проводиться у всех пациентов, страдающих агранулоцитозом даже при отсутствии внешних признаков воспаления (боль, отечность краев раны, гнойное отделяемое).
Инфекции пролежней, развившиеся в стационаре, регистрируются как внутрибольничные инфекции.
Пролежни – одна из самых сложных проблем в уходе за лежачими больными. Они являются следствием вынужденного нахождения в одном и том же положении на протяжении длительного времени. Пролежни часто образуются у пациентов, находящихся в отделениях реанимации, в коматозных состояниях, со спинальными параличами, в период послеинфарктной и постинсультной реабилитации.
Пролежнями называют нейротрофические изменения тканей, длительно соприкасающихся с твердым ложем или другой поверхностью. Это явление выражается в денервации, нарушении лимфообращения, слабого кровоснабжения участков кожи, мышц, подкожной клетчатки. Уже спустя 2 часа нахождения в полной неподвижности в «сидящих» и «лежащих» участках тела начинаются проблемы с кровотоком из-за сдавливания мелких сосудов. Лежачие пациенты находятся в стационарном состоянии гораздо дольше, а некоторые – постоянно, поэтому у них нарушения приобретают стойкий патологический характер.
Вторая причина, по которой в тканях происходят деструктивные процессы – сосудистые микротравмы от трения, возникающие при перемещении больного ползком для смены положения и как результат силового вытягивания из-под лежащего мокрого белья.
Факторы, способствующие возникновению пролежней, подразделяются на 2 группы:

Значительно повышают вероятность дополнительные факторы:
- сахарный диабет;
- обезвоживание;
- скудная пища;
- непереносимость средств ухода;
- курение;
- потоотделение при гипертермии;
- спинальные поражения и травмы головного мозга.
Как определить пролежни
У молодых пациентов, не имеющих тяжелых хронических заболеваний и находящихся в сознании, пролежни бывают редко и развиваются медленно. При должном уходе их появление можно предотвратить. Ослабленные больные подвержены стремительному прогрессированию патологии.
Алгоритм профилактики пролежней у лежачих больных предусматривает обязательный осмотр всех рискованных зон с учетом вынужденного положения (сидя, на боку, на спине, на животе):

При осмотре начинающаяся патология характеризуются застоем жидкости, выраженной синюшной эритемой без определенных пределов, похожей на синяк, а также слущиванием эпидермального слоя с пузырьковыми элементами или без них.
Проявлениями венозной эритемы являются:
- нормальная температура пораженного очага, в отличие от воспалительной гипертермии;
- при давлении пальцем кожа на гиперемированном участке бледнеет, в то время как гематома оттенок не меняет.
Субъективно пациенты, находящиеся в себе, предъявляют следующие жалобы:
- Покалывание, вызванное лимфозастоем и сдавлением капилляров, снабжающих периферические окончания в зоне потенциального пролежня.
- Чувство онемения, возникающее через пару часов неподвижности.
Пролежни развиваются поэтапно, начиная с застоя кровообращения и заканчивая некротическими процессами в тканях. У ослабленных пациентов, имеющих застойные очаги на фоне сердечно-сосудистой патологии, переход от одного этапа к другому может происходить за считанные часы.

Последствия
Главная опасность пролежней – некротические процессы с присоединением инфекции. Для пациента это может закончится:
- ампутацией ног;
- иссечением обширных участков мягких тканей, как следствие – денервация и слабое кровоснабжение прилегающих зон;
- развитием периостита, остеомиелита при распространении некроза на костную ткань и надкостницу;
- истощением иммунитета;
- осложнением лечения основного заболевания.
Степень серьезности последствий пролежней во многом зависит от типа патологических изменений в тканях:
- Сухой некроз имеет затяжное течение с долговременным периодом восстановления раневой поверхности.
- Мокнущий некроз протекает с инфицированием полости патогенными микробами (стафилококки, стрептококки и другие). Гнойное воспаление приводит к формированию флегмоны, рожи, газовой гангрены. Эти процессы характеризуются симптомами интоксикации организма, высокой температурой, образованием свищей. Очаг нагноения – локальный или разлитой, глянцевый, гиперемированный, более горячий или холодный в сравнении с окружающей кожей. При обсеменении раны клостридией воспаление нарастает по типу гнилостного с развитием газовой гангрены. При этой патологии кожа приобретает сизый оттенок, рана выглядит не влажной и издает сильный запах. Если провести по пораженному месту, возникает характерный хрустящий звук.
Логичным продолжением гнойного пролежня является сепсис: инфицированный экссудат из раневой полости проникает в кровь. Заражение крови при современном уровне медицины – достаточно редкое явление. Но оно вероятно при позднем начале антибиотикотерапии, резистентности организма пациента к применяемым препаратам, при иммунодефицитном состоянии больного.
 На начальной стадии развития пролежней специфического лечения не требуется. Проводятся мероприятия, направленные на устранение застойных явлений: массаж без агрессивного воздействия на пораженные зоны, использование противопролежневых устройств, тщательная гигиена, применение профилактических и лечебных наружных средств.
На начальной стадии развития пролежней специфического лечения не требуется. Проводятся мероприятия, направленные на устранение застойных явлений: массаж без агрессивного воздействия на пораженные зоны, использование противопролежневых устройств, тщательная гигиена, применение профилактических и лечебных наружных средств.
Первый этап лечения пролежней
Появление раневых полостей, особенно инфицированных, требует помещения больного в стационар с назначением антибактериальной терапии и хирургического лечения:
- Опорожнение раны от гнойного содержимого.
- Обеспечение оттока накапливающегося экссудата.
- Снятие отека и воспаления.
- Подавление жизнедеятельности микробов.
Очистку пролежней от гнойных клеток и мертвых тканей проводят в хирургическом стационаре, затем устанавливают дренаж. Дальнейшее лечение допустимо осуществлять на дому. Важно регулярно заполнять полости салфетками или качественными бинтами (плотными, не рассыпающимися на нити) с лекарственными пропитками, своевременно их менять.
Чем обрабатывать пролежни у лежачих больных:

Для промывания ран одобрено применение антисептиков нового поколения:
- раствор йодопирона в концентрации 0,5%;
- раствор диоксидина 1%-ный.
При их отсутствии допускается орошение перекисью водорода, фурацилином, раствором борной кислоты.
Также для адсорбции гноя используется энзимотерапия. В рану вводятся протеолитические чистые ферменты (химотрипсин, трипсин, рибонуклеаза) или в составе мази (Ируксол, Ируксоветин).
В дополнение применяют физиотерапевтические методы:
- УЗ-кавитацию;
- лазерное облучение;
- воздействие виброфоном;
- барокамеру и т.д.
Второй этап терапии
 После очистки раны необходимо добиться роста здоровых тканей. На этом этапе должен появиться струп – тонкая корочка грануляционной ткани. Молодые соединительные ткани важно защищать от воспаления, повреждений и стимулировать к развитию. Чем лечить пролежни у лежачих больных на стадии начала заживления:
После очистки раны необходимо добиться роста здоровых тканей. На этом этапе должен появиться струп – тонкая корочка грануляционной ткани. Молодые соединительные ткани важно защищать от воспаления, повреждений и стимулировать к развитию. Чем лечить пролежни у лежачих больных на стадии начала заживления:
- противовоспалительные препараты Левомеколь, Метилурациловую, Троксевазиновую мази, Бепантен и другие наружные средства;
- для защиты, смягчения и регенерации – масла из плодов облепихи, шиповника, сок свежих листьев алоэ, экстракт каланхоэ;
- для активной эпителизации тканей – лазерное воздействие.
Третий этап лечения
Последняя фаза терапии пролежней заключается в полной регенерации и рубцевании раневой поверхности. Основная задача – поддерживать активный процесс эпителизации, для чего применяют комплексные витамины, иммуностимуляторы, ранозаживляющую мазь ЭДАС 201М. Введение антибиотиков показано на всех этапах лечения гнойных пролежней.
Немаловажное значение при лечении пролежней имеет питание пациента. Рацион необходимо насытить богатым витаминным и микроэлементным составом с упором на источники железа, цинка, витамина С:

Обработка кожи при пролежнях
Обработка кожи – важная часть лечения и предупреждения застоев. Она состоит из трех этапов:
- Гигиена: очистка кожных покровов от грязи, физиологических выделений, поддержание нормальной увлажненности, смягчение. Существуют специальные средства ухода за лежачими больными: лосьоны, эмульсии, кремы.
- Профилактика: уход, предупреждающий образование трещин, стимулирующий локальное кровообращение, восстанавливающий чувствительность. Для предотвращения пролежней применяют раствор нашатыря (0,5%), спиртовой раствор танина (1%), разведенный камфарный спирт (2%), 1%-ный салициловый спирт. Кожу на участках, контактирующих с поверхностью кровати, кресла необходимо протирать 2 – 3 раза в сутки.
- Лечение: применение препаратов в аптечных формах для наружного использования (мази, присыпки, растворы и т.д.).
- сульфат магния в 25% концентрации;
- раствор хлористого натрия с химотрипсином;
- хлоргексидин, разведенный водой;
- салфетки Мультиферм, создающие лечебное раневое покрытие из полимерного материала и ферментного комплекса.
Растворы марганцовки, йода, бриллиантовой зелени при пролежнях наносить не следует, поскольку они обладают подсушивающим действием.
Регулярный правильный уход за стационарным больным – залог успешного предупреждения пролежней. Именно погрешности в гигиене являются главной причиной застойных явлений и тканевых повреждений.
Алгоритм профилактики пролежней у лежачих больных включает систематическое поведение ряда мероприятий:
- положение больного нужно менять каждые 2 часа;
- для поддержки конечностей, образования промежутков между телом и постелью рекомендовано применение специальных валиков;
- изголовье кровати должно находиться ниже или на уровне поверхности ложа;
- гигиенические процедуры и увлажнение кожи следует проводить не реже 2 раз в сутки;
- для ухода за пациентом лучше применять специально разработанную аптечную косметику;
- купать обездвиженных пациентов можно в теплой ванне, горячая вода под запретом;
- последствия неконтролируемых дефекации и мочеиспускания убирать как можно скорее;
- нельзя использовать клеенку, полиэтилен в качестве подкладок, для этого есть впитывающие «дышащие» пеленки, прокладки, подгузники, одноразовые трусы;
- регулярно нужно промокать влагу с поверхности и в складках кожи (пот, воду, другие жидкости) при помощи адсорбирующих салфеток, мягкой хлопковой ветоши;
- постельное белье необходимо менять часто, по мере загрязнения;
- перестилать кровать как минимум дважды в сутки, расправляя все складки и неровности;
- аккуратно подкладывать и убирать судно;
- не вытягивать из-под лежащего влажное белье;
- запрещен интенсивный массаж, «разгонять кровь» разрешается легкими поглаживающими движениями без давления и трения;
- для лежачих пациентов желательно приобрести противопролежневый матрас с насосами для коррекции плотности и уровня различных зон;
- колясочники должны менять позу ежечасно;
- для поддержания тела и конечностей сидящих существуют спецподушки с воздушным, гелевым и вспененным наполнителем;
- для защиты растрескавшейся кожи нижних конечностей, крестца можно накладывать гидроколлоидную повязку Комфил Плюс;
- ухаживающим за больными нужно использовать латексные перчатки без опудривания.
Для облегчения ухода и предупреждения пролежней у лежачих пациентов в аптеке можно приобрести специализированную продукцию торговых марок Seni, Menalind: подгузники, впитывающие трусы, пеленки и салфетки, моющие средства для тела, включая для мытья без воды, защитные кремы с оксидом цинка, увлажняющие масла и лосьоны, шапочки для мытья головы без шампуня и т.д.
В этой статье вы узнаете, как лечить пролежни поверхностной и глубокой стадии. Мы расскажем, какие медикаментозные средства нужно применять при разных состояниях пролежневых ран. Ознакомитесь с принципом действия гидрогелевых повязок. Сможете подобрать вспомогательное народное средство, которое поможет заживлению больной кожи. Узнаете, какие природные компоненты неэффективны в борьбе с пролежнями. Научитесь укладывать больного так, чтобы давление на ткани кожи оказывалось минимальным.
Как определить стадию пролежня?
Для лечения пролежней вы можете применять как аптечные, так и домашние лекарственные средства. Но, чтобы используемое лекарство оказалось действительно эффективным, нужно вначале уточнить стадию заболевания, а затем выбирать схему лечения.
Существует 4 стадии пролежней, первые две - поверхностные, последние две - глубокие. 1 и 2 стадию болезни можно вылечить в домашних условиях, но 3 и 4, как считают медики, может вылечить только врач-хирург.
Как определить, на каком этапе развития находится заболевание:
- I стадия - кожа в месте пролежня имеет красный цвет, слегка отечная. При надавливании пальцем на ней появляются белые пятна. Излечивается патология в течение недели.
- II стадия - на красном фоне кожи появляются волдыри, после того как они лопаются, образуются раны. Очень важно успеть предотвратить гнойный процесс. С этим помогут справиться специальные лечебные повязки, о них будет упоминаться ниже.
- III стадия - кожного покрова практически нет, четко видны подкожные ткани (жировая, мышечная), в ране может содержаться гной.
- IV стадия - пролежень представляет собой гнойную глубокую рану, патологические изменения начинают охватывать сухожилия и костную ткань.
Давайте посмотрим, как можно помочь больным, которые страдают от пролежней разных стадий.
Лечебный процесс: поверхностные раны
На первом этапе образования пролежней очень важно своевременно начать лечение, что исключит необратимость патологического явления, т.е. сохранит возможность восстановления тканей.
Пытаясь облегчить состояние больного с помощью наружных лекарств, не надавливайте сильно на пролежень. В данном случае даже легкие массажные движения не уместны.
Объясняется такая предосторожность тем, что кожа в области образования пролежня слишком истончена. Поэтому все проводимые на ней действия повышают риск ее травмирования и последующего гнойного инфицирования.

Первая стадия
У вас получится улучшить состояние кожи больного, если будете следовать указанным ниже пунктам:
- Приобретите в аптеке камфорный спирт и облепиховое масло.
- Следите, чтобы воспаленная поверхность кожи всегда оставалась сухой. Своевременно меняйте памперсы больному, а если он сильно потеет, то бережно протирайте кожу уксусным раствором (1 ст.л. уксуса на 0,5 л воды).
- Протирайте поверхность пролежней каждые 2 - 3 часа камфорным спиртом. Полезные свойства препарата заключаются в противомикробном и согревающем воздействии. Последний фактор улучшает процесс циркуляции крови, нарушение которого и стало причиной образования пролежня. Через 3 - 4 дня краснота должна исчезнуть.
- Обрабатывайте маслом облепихи 2 - 3 раза в день отмирающие ткани. Польза препарата в том, что он способствует снятию отечности и воспаления, обладает регенерирующим (восстанавливающим) и антиоксидантным эффектом (обеспечение клеткам кожи защиты от болезнетворных микроорганизмов).

Обратите внимание! Вы сможете ускорить выздоровление кожи, если 2 - 3 раза в день будете делать массаж вокруг воспаленного участка. Но не голыми руками. Сделайте себе рукавицу из мягкого полотенца, пропитайте ее камфорным маслом и выполняйте ею поглаживающие движения. Таким образом вы вызовете прилив крови к больному месту, что поспособствует улучшению питания тканей.
Вторая стадия
Если период, когда можно было бы не допустить развитие некроза поверхностного слоя кожи, упущен, будьте готовы к тому, что вам придется иметь дело с более серьезными препаратами. В данном случае масло облепихи и камфора положение не спасут.

- Регулярно обрабатывайте пролежни антисептиком (3 - 4 раз. в день). Для этих целей подходит «Хлоргексидин Биглюконат» 0,05%. Препарат продается в форме спрея, поэтому промывать воспаленную кожу можно не прикасаясь к ней.
- После антисептика нанесите на пролежни ранозаживляющую мазь («Солкосерил», «Актовегин» - одну из них). Средство наносят на больную область равномерным тонким слоем 2 - 3 раза в день, процедуру проводят до полного выздоровления кожного покрова.
- Периодически применяйте гидрогелевые повязки, например, Hydrosorb Comfort. Польза: гидрогелевый элемент состоит на 60% из воды, что обеспечивает ране нужный уровень увлажнения, и в то же время он способен поглощать избыток тканевой жидкости, благодаря возможности ее связывания с гелевой структурой повязки. Удобство использования: повязка фиксируется на здоровой коже, которая окружает рану, за счет адгезивного (липкого) края. И не требует наложения вторичного фиксирующего элемента (лейкопластыря, бинта).
- Аппликационная повязка «Мультиферм». Используется с целью заживления пролежней, имеющих признаки воспаления и инфицирования. Польза: снимает воспаление, очищает рану от микробов.
Обратите внимание! Гидрогелевая и аппликационная повязки стоят недешево (1 упаковка более 1000 руб.), но их применение способно сократить общий курс лечения пролежней, который длится при 2 стадии патологии не менее 2 недель, в два раза.
Возможно, вам окажется полезной история из следующего видео. Послушайте, как «Ламинин» помог вылечить пролежневые раны на пятках у 74-летнего человека:
Как вылечить глубокие пролежни
Если к поверхностной пролежневой ране применить неправильное лечение или вовсе оставить ее без внимания, то патология быстро примет осложненную форму, при которой не обойтись без участия врача-хирурга.

Действия специалиста заключаются в проведении следующих процедур:
- Санация раневой поверхности (удаление мертвых тканей и патологической жидкости).
- Наложение подсушивающих и ранозаживляющих повязок, типа «Протеокс-ТМ».
- Если рана содержит большое количество гноя и мертвых тканей, то применяют впитывающие повязки, например, «Биатен».
Важно! Только после подсушивания пролежневой раны ее начинают лечить с помощью местных антибиотиков, иммуностимуляторов, препаратов, улучшающих циркуляцию крови.
Что можно сделать: 3 стадия
С наступлением 3-ей стадии заболевания патология начинает быстро распространяться на соседние участки кожи с плохой циркуляцией крови. Поэтому дожидаться самостоятельного отслоения мертвых тканей ошибочно. После того как хирург очистит пролежневую рану, для ее лечения назначают следующие препараты:
- Некролитики. Ускоряют отторжение некротических тканей («Коллагенозин» «Трипсин», «Дезоксирибонуклеаза»).
- Стимуляторы репарации тканей. Мази и бальзамы восстанавливающие ткани кожи («Метилурацил», «Бепантен», «Винилин»).
- Сосудорасширяющие лекарства. Улучшают микроциркуляцию крови («Пирикарбат», «Трибенозид»).
- Противовоспалительные средства. Снимают отечность, останавливают воспалительный процесс («Гидрокортизон», «Дексаметазон»).

Комплексное лечение, с использованием указанных выше медикаментов, позволяет очистить пролежневую рану и предотвратить заражение всего организма гнойной инфекцией. Список местных препаратов, которые предпочтительны при 3-ей стадии пролежней:
- «Аргосульфан» - крем содержит антибиотик сульфатиазол, способный подавлять развитие болезнетворных микроорганизмов. Препарат изготовлен на гидрофильной основе, которая обеспечивает обезболивание и увлажнение раны. Средство наносят под повязку или открытым способом 2 - 3 раза в сутки. Курс лечения может длиться 2 месяца.
- «Ируксол» - энзиматический препарат, способствует очищению пролежневых ран от мертвых тканей, которые являются питательной средой для бактерий. Мазь наносят на рану, предварительно обработанную физраствором, утром и вечером. Рекомендуется использовать до полного очищения раны и восстановления зернистого слоя кожи.
- «Левосин» - противомикробное и ранозаживляющее средство, способствует очищению пролежней от гноя и некротических тканей. Не позволяет здоровым клеткам обезвоживаться и отмирать. Мазь наносят на рану и покрывают повязкой, процедуру повторяют 1 - 2 раза в сутки. При наличии гнойных полостей препарат подогревают и вводят в рану с помощью шприца.
- «Левомеколь» - антибактериальное лекарство, ускоряет регенерацию тканей, назначается пациентам с инфицированными ранами на гнойно-некротическом этапе. Вводят мазь в гнойные полости с помощью шприца 1 - 2 раза в сутки.
- «Метронидазол» 1% - препарат изготовлен на гелевой основе, которая способна перебить неприятный запах из раны. Лекарство обладает противомикробным действием, наносится под пенопластовую (при избытке экссудата) или гидрогелевую (при сухой ране) повязку.
- «Интрасайт» - гидрогель обеспечивает мягкую очистку пролежневой поверхности от гноя и мертвых тканей. Средство рекомендуется использовать под повязку, частота ее смены зависит от состояния раны.
Как лечится 4 стадия
Лечение пролежней, в которых патологический процесс охватил мышцы, сухожилия и костную ткань, состоит из 3 основных этапов:
- Иссечение некротизированных тканей.
- Абсорбция отделяемой жидкости.
- Обеспечение влажности заживающей ране.

В процессе хирургической очистки пролежневой раны специалист старается сохранить как можно больше живых тканей. После иссечения некротических масс больному назначают те же медикаменты, что и при 3 стадии патологии. В обязательном порядке лечение дополняется физиотерапией.
- С целью подавления болезнетворной микрофлоры в язве пациенту назначают: ультразвуковую кавитацию - современный способ очистки гнойной раны и ее подготовки к закрытию. УВЧ терапию - ультравысокочастотное поле создает тепловой эффект в тканях, снимает воспаление. Электрофорез антибиотиков - введение лекарств через кожу посредством постоянного тока. Фонофорез антисептиков - препараты вводят через кожу под воздействием ультразвука.
- Для стимуляции восстанавливающих процессов больному назначают: дарсонвализацию - воздействие импульсным током на кожу, которая окружает раны, с целью расширения кровеносных сосудов, активизирования кровообращения и улучшения питания тканей. Низкоинтенсивную лазерную терапию - нормализует обменный процесс в тканях, ускоряет регенерацию поврежденной кожи, укрепляет местный иммунитет. Грязевые аппликации - подавляют размножение бактерий, улучшают кровообращение и обменные процессы.
- Массаж здоровой кожи окружающей пролежни - выполняется поглаживающими движениями, проводится с целью улучшения кровоснабжения ран.
Обратите внимание! Консервативное (нехирургическое) лечение пролежней 4 стадии возможно, если размер язвы уменьшился на 30% в результате 2 недель терапевтических процедур. Но, если этого не произошло, то доктор проводит повторную оценку состояния пациента и меняет направление лечения.
Народная медицина
Медики считают, что излечить пролежневые раны (2, 3 и 4 стадии) только народными средствами невозможно, и рекомендуют их применять в качестве вспомогательных. Лекарства приготовленные по домашним рецептам способствуют очищению и заживлению язв. Но следует помнить, что используемые для приготовления лечебных составов природные компоненты могут вызвать аллергию у больного.

Поэтому, прежде чем использовать какое-либо домашнее средство, вначале протестируйте его на чувствительном участке кожи пациента. Лекарство наносят на внутренний сгиб локтя и оставляют на 15 минут. Если на коже появилось покраснение и сыпь, больной начал ощущать зуд и жжение, значит этот состав для его лечения не подходит.
Ингредиенты:
- Репчатый лук - 2 головки.
- Растительное масло - 2 ст.л.
- Восковая свеча - 1 шт (самая маленькая).
Как приготовить: положите в эмалированную емкость мелко порезанный лук и добавьте к нему масло, поставьте на водяную баню, доведите до кипения, томите смесь 20 минут. Отделите лук от масла, добавьте в жидкость восковую свечу, пусть расплавится. Перелейте лекарство сразу в баночку. Храните в холоде.
Как использовать: обрабатывайте мазью пролежни утром и вечером до полного излечения.
Результат: средство убивает болезнетворные бактерии, способствует заживлению раны.

Водочно-оливковая смесь
Ингредиенты:
- Оливковое масло - 1 часть.
- Водка (самогон) - 1 часть.
Как приготовить: смешайте водку и масло, перелейте в бутылку.
Как использовать: обрабатывайте пролежни 3 раза в день.
Результат: заметные улучшения наступают после 2 недель использования этого лекарства. Водка обеззараживает и подсушивает рану, оливковое масло содержит линолевую кислоту, которая способствует ее быстрому заживлению, укрепляет мышечные ткани и улучшает обменные процессы в коже.
Сосновая сера
Ингредиенты:
- Пчелиный воск - 200 г.
- Масло растительное - 1 л.
- Репчатый лук - 20 шт (средних).
- Сосновая сера - 1 ст. л. (с горкой).
Как приготовить:
- Срежьте с каждой луковицы низ с шелухой (толщиной 2 мм).
- В эмалированную емкость положите масло, воск (можно купить на рынке) и серу (продается в аптеке).
- Поставьте емкость на огонь, доведите до кипения.
- Огонь убавьте до минимума, томите состав еще 30 минут.
- Положите в него срезы лука, поварите на медленном огне еще в течение 30 минут.
- После остывания лекарство процедите через марлю сложенную вчетверо.
- Перелейте состав в баночку, не в бутылку, так как смесь загустеет и ее неудобно будет набирать. Храните в прохладном месте.
Как использовать: обрабатывайте пролежни 2 - 3 раза в день приготовленной мазью. Курс лечения длится до выздоровления.
Результат: состав обеззараживает рану, снимает воспаление, оказывает заживляющее воздействие.
Какие средства не помогают
Для лечения пролежней 2, 3 и 4 стадии не используют травы и другие природные компоненты, которые наделены дубильным или вяжущим эффектом (зверобой, кора дуба, ивы, калгановый корень, скумпия и др.).

Результат, которого вы сможете добиться, можно посмотреть на примере использования отвара из корня калгана:
- После ежедневной обработки пролежневой раны (1 мм глубина и 0,5 см диаметр) ее поверхность начала подсыхать, приобретать более менее здоровый вид. Но через несколько дней пленка, образовавшаяся на поверхности язвы, сошла, а рана начала увеличиваться.
Объясняется такой случай тем, что подобные лекарства снимают воспаление и обезболивают раны. А самое главное, они способствуют быстрому образованию на их поверхности корок. Но именно последний фактор мешает процессу выращиванию новых клеток эпидермиса, в результате организм отторгает «псевдокожу», а патология начинает прогрессировать.
Вопрос-ответ
Что такое гидроколлоидная повязка, чем она полезна при пролежнях?
Это современный перевязочный материал для язв сухого и влажного типа. В состав такой повязки входят вещества, которые после впитывания выделений из пролежня превращаются в гель. Кроме того, после накладывания повязки под ней формируется благоприятная среда для заживления раны.
Каким должно быть питание при пролежнях?
В суточное меню лежачего больного должно входить:
- Не менее 120 г белка. Вещество отвечает за регенерацию тканей в пораженной зоне. У людей, которые мало двигаются, атрофируются мышцы, что ведет к уменьшению объема мышечной ткани, при дефицит белка наращивание мышечной массы невозможно. Его источниками являются следующие продукты: яйца, рыба, мясо, творог, молоко, орехи, бобовые, зелень.
- 500 - 1000 мг витамина С. Обеспечивает нормальную работу иммунной системы. Источники: шиповник, киви, черная смородина, брюссельская капуста, сладкий перец.
- Рыбный, мясной нежирный бульон с овощами.
- Гречневая, рисовая, овсяная каша на воде / молоке.
- Запеканка из рыбы, творога.
- Омлет, мясные тефтели, котлеты (готовить на пару).
Запрещенные продукты:
- Конфеты, сладкая выпечка.
- Газированные напитки.
- Продукты содержащие консерванты, красители, усилители вкуса.
- Острые, соленые и жареные блюда.
Действительно ли «работает» противопролежневый матрас?
Такой матрас является лишь предметом, который уменьшает вероятность появления пролежней у лежачего человека. Но это не значит, что они не образуются, если больной будет лежать на таком матрасе. Только правильный и своевременный уход за кожей способен предотвратить появление пролежневых ран.
Сколько раз в сутки нужно переворачивать больного, чтобы исключить образование пролежней?
Положение лежачего пациента рекомендуется менять каждые 2 часа, не реже, включая ночной период. После 2 часов непрерывного давления на зоны риска развития пролежней (выступающие участки тела) начинают происходить изменения в тканях кожи, быстро приводящие к гибели клеток. Особенно актуальным данный фактор является для лиц с сосудистыми нарушениями и патологией нервной системы.
Как нужно уложить больного, чтобы свести к минимуму давление на области тела, в которых чаще всего возникают пролежни?
Существует 4 основных положения, которые минимизируют давление на ткани:
- Больного можно уложить на бок, потом на второй.
- Перевернуть на живот.
- Помочь принять положение Симса. Промежуточное расположение: верхняя часть тела опирается больше на живот (подушку кладут под голову и левую руку), нижняя часть тела - лежит на боку (левая нога согнута в колене, под нее кладут подушку).
- Поза Фаулера - представляет собой полусидячее положение, очень просто реализуется с помощью функциональной кровати или ортопедических подушек.
Что запомнить
- Прежде чем начать лечение пролежневой раны, следует уточнить стадию ее развития, иначе применяемые лекарства могут оказаться неэффективными.
- 1 и 2 стадия пролежней считаются поверхностными, 3 и 4 - глубокими.
- Поверхностные раны возможно вылечить в домашних условиях, глубокие патологические изменения только с участием врача-хирурга.
- В лечение пролежневых ран народная медицина может применяться как вспомогательное средство.
- Противопролежневый матрас снижает вероятность язвенных образований на коже, но не излечивает их.
Тема статьи – классификация пролежней, как вовремя распознать различные стадии пролежней, какие существуют виды и степени пролежней. Эта информация поможет своевременно среагировать на опасность и обратиться к специалисту для грамотного решения проблемы.
Родным, ухаживающим за лежачим или сидячим больным, бывает трудно разобраться, о каком поражении идет речь, и какие меры нужно принимать. Ведь пролежнем называется и незначительное повреждение кожи, которое можно устранить правильным уходом, и глубокие язвы на теле, представляющие угрозу для жизни.
Классификация пролежней
Причины и факторы риска образования пролежней
Основная причина образования пролежней – это длительное пребывание человека в неподвижном положении. К ограничению подвижности могут приводить различные ситуации: травмы, заболевания, ограничивающие подвижность, выраженное истощение, психические заболевания, состояние комы и пр. Повреждения кожи, а затем и мягких тканей, в первую очередь, возникают на «выпирающих» участках тела, в которых между костной тканью и кожей имеется очень тонкая прослойка клетчатки (жировой ткани) и мышц.
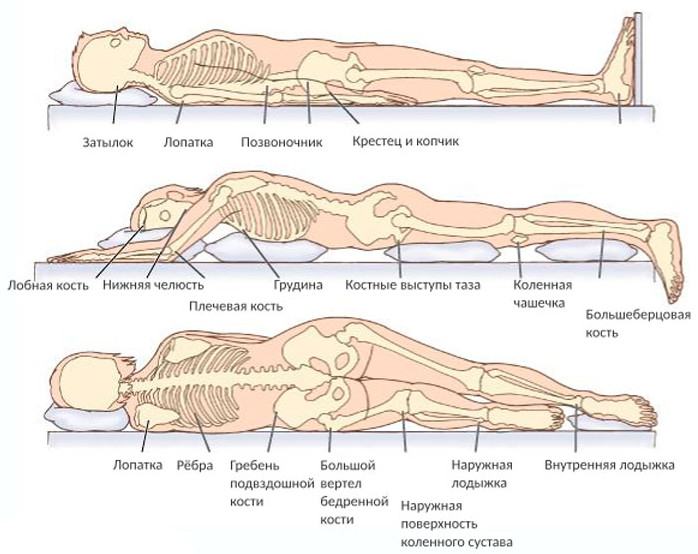
Если больной лежит на спине, пролежни чаще всего образуются в области крестца, копчика, грудного отдела позвоночника, пяток, реже – затылка, лопаток. В положении на животе чаще страдают колени, область подвздошных костей (выпирающие участки тазовой кости), выпирающая поверхность грудной клетки. В положении лежа на боку чаще всего поражаются ткани в области большого вертела бедренной кости и гребня подвздошной кости. У сидячих больных поражения чаще развиваются в области смыкания ягодиц, копчика, на пятках.

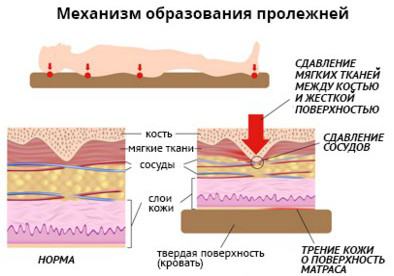 Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Кроме давления, важную роль в развитии повреждений кожи и глубжележащих мягких тканей играют такие факторы, как трение, смещение тканей, влажность – подробнее об этом можно прочитать . Если воздействие факторов, вызывающих весь этот каскад повреждений, не прекращается, клетки начинают гибнуть – развивается некроз (гибель) тканей, распространяющийся на кожу, подкожно-жировую клетчатку и мышцы.
Также риск возникновения пролежней зависит от множества других факторов. Так, в Отраслевом стандарте «Протокол ведения больных. Пролежни », разработанном Министерством здравоохранения РФ, предлагается бальная система (шкала Ватерлоу) по оценке риска развития пролежней в зависимости от возраста, пола, наличия у больного сопутствующих заболеваний и пр. Ниже в таблице представлены некоторые из этих критериев:
|
Критерий |
Показатели |
Степень риска развития пролежней (в баллах) |
|---|---|---|
|
Возраст (лет) |
||
|
Питание (комплекция) |
||
|
Ожирение |
||
|
Истощение |
||
|
Некоторые заболевания и вредные привычки |
Сахарный диабет |
|
|
Болезни сосудов |
||
|
Анемия (малокровие) |
||
|
Инсульт, болезни и травмы головного и спинного мозга, параличи |
||
|
Недержание |
Периодическое отведение мочи через катетер |
|
|
Недержание кала |
||
|
Недержание кала и мочи |
Также есть виды пролежней, которые возникают в результате давления и трения гипсовой повязки (или другого фиксирующего материала), сосудистого или мочевого катетера. Кроме того, одной из важнейших причин развития повреждения кожи и мягких тканей у малоподвижных больных является низкий уровень . Микровибрационный фон организма создается благодаря сокращениям мышечных клеток, которые регистрируются не только во время физической активности, но даже в состоянии покоя и сна. Этот ценный ресурс, столь же важный для поддержания жизни, как воздух, вода, пища и тепло. Он необходим для протекания обменных процессов в клетках, направленного движения веществ по кровеносным и лимфатическим сосудам.
Достаточный уровень микровибрации также нужен для полноценной работы лимфатической системы, от которой зависит состояние , способность организма избавляться от шлаков, ядов (образующихся в результате жизнедеятельности клеток, гибели микробов и пр.), а также . Максимальное насыщение организма энергией микровибрации происходит благодаря физической активности – занятиям спортом, прогулкам, плаванию и пр.
У людей, лишенных в силу каких-либо причин возможности активно двигаться, и, особенно, у больных, прикованных к кровати или инвалидному креслу, развивается выраженный дефицит энергии микровибрации в организме. К каким нарушениям, способствующим развитию пролежней, это приводит?
- Страдает работа кровеносных сосудов, из-за чего нарушается доставка питательных веществ и кислорода в ткани (в том числе в клетки кожи и мышц).
- В клетках происходит нарушение обменных процессов, начинают активно накапливаться яды и шлаки, что ускоряет гибель клеток. Из-за нарушения работы лимфатической системы и других органов (печени, почек), отвечающих за процессы выведения из организма продуктов обмена, что также связано с дефицитом микровибрации, происходит накопление ядов и токсинов. Это приводит к отравлению организма, снижению функции органов и созданию благоприятной среды для развития болезнетворных бактерий.
- Ухудшение работы лимфатической системы приводит к снижению иммунитета, что также повышает риск развития инфекционных осложнений.
Таким образом, дефицит микровибрации ускоряет процесс гибели клеток кожи и мышц у больных, способствует накоплению в организме погибших клеток, шлаков и ядов, повышает риск присоединения инфекции: все это создает условия для развития и прогрессирования пролежней у лежачих пациентов.
Ситуация усугубляется тем, что лишенные возможности двигаться мышечные клетки начинают уменьшаться в размерах (атрофироваться), мышечная масса становится все меньше, что приводит к дальнейшему снижению уровня микровибрации в организме. В этой ситуации существенной поддержкой для организма является – о её роли в лечении и профилактике пролежней будет рассказано далее.
Какие существуют стадии развития пролежней? В отечественной и зарубежной медицине существуют разные классификации, в основе которых лежат различные критерии оценки пролежней – внешние проявления и симптомы, глубина поражения тканей, причина возникновения, наличие осложнений и пр.
В Протоколе ведения больных с пролежнями – ключевом документе, на которые ориентируются все медицинские учреждения РФ, – представлена классификация, описывающая симптомы пролежней в каждой стадии. Данную классификацию иногда называют динамической. Такое определение подразумевает, что динамика процесса, то есть переход от одной фазы к другой, вовсе не является обязательным и непреложным, а зависит от многих причин и, прежде всего, от правильного ухода (особенно, в начальных стадиях). Также важную роль играет своевременная ресурсная поддержка больного – повышение уровня микровибрации в организме пациента.
Согласно Протоколу, выделяют 4 стадии пролежней: ниже предлагается таблица, в которой отражена данная классификация.
|
Стадия развития пролежня |
Признаки и симптомы |
|---|---|
|
Самая ранняя стадия, при которой целостность кожных покровов не нарушена. Как выглядят пролежни в начальной стадии? На коже в месте давления заметен очаг покраснения (гиперемии), который не исчезает после прекращения давления. По мере нарастания кислородного голодания цвет кожи меняется. Как начинают выглядеть пролежни (1 стадия) на фото на данном этапе? Становится заметно, что участок, находящийся под давлением, приобретает синеватый оттенок, становится отечным. Больной отмечает повышение чувствительности в зоне развития пролежня, которое усиливается при надавливании. Постепенно чувствительность снижается и возникает онемение, что связано с пережатием нервных окончаний. |
|
|
Симптомы этой стадии связаны с гибелью (некрозом) клеток кожи и верхних слоев подкожно-жировой клетчатки. Сначала поверхностные слои кожи (эпидермис), а затем и более глубокие (дерма) истончаются, происходит отслойка кожи. Признак второй степени пролежней – образование пузырей на месте давления, шелушение. Также может наблюдаться очаг воспаления в виде возвышения с углублением в центре (начало формирования язвы) |
|
|
Проявления этой стадии обусловлены глубоким некрозом кожи, подкожно-жировой клетчатки с проникновением в мышцы. Пролежень на этом этапе выглядит как рана или язва, может наблюдаться выделение прозрачной или мутной (гнойной) жидкости. |
|
|
Развитие данной стадии связано с гибелью клеток кожи, подкожной клетчатки и мышц. Пролежни 4 стадии выглядят как глубокая рана, на дне которой могут быть видны глубоко лежащие сухожилия, элементы суставов, костная ткань. |
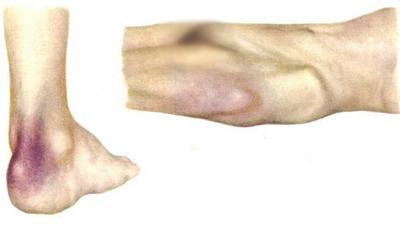 Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Как выглядят пролежни (2 стадия) на фотографиях? Здесь мы наблюдаем нарушения целостности кожи – от шелушения до образования поверхностной раны.

В 3 стадии рана становится более глубокой, может быть видна мышечная ткань. Как выглядят пролежни 4 стадии? На фотографиях виды глубокие раны, на дне которых могут быть заметны кости, связки, сухожилия.
Классификация по стадиям пролежневого процесса
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) также говорит о классификации пролежней, ориентирующейся на стадии пролежневого процесса. Всего выделяют три стадии: для того, чтобы понять, как выглядят в каждой из них пролежни, можно посмотреть фото по стадиям.
I стадия – стадия циркуляторных расстройств (сосудистых нарушений)
Для этой стадии характерны изменения, обусловленные нарушением кровообращения в тканях. Сначала возникает побледнение кожи в месте давления, которое сменяется покраснением, затем кожа приобретает синеватый оттенок. Как выглядят пролежни в начальной стадии? На фото видны участки покраснения без четких границ, целостность кожи не нарушена.
II стадия – стадия некротических изменений и нагноения
На этой стадии происходит гибель клеток (некроз) с поражением кожи и глубжележащих тканей: клетчатки, мышц. На этом этапе может присоединяться инфекция, поражающая как мягкие ткани (кожу, подкожную клетчатку, мышцы), так и костную и суставную ткань.
Пролежень в этой стадии может выглядеть как поверхностная рана или глубокая язва, в одних случаях имеющей сухую поверхность и четкие края, в других – наблюдается гнойное отделяемое и размытые края, что свидетельствует о распространении процесса на окружающие ткани.
III стадия – стадия заживления
На этой стадии в области пролежня преобладают процессы регенерации (восстановления) тканей, рана затягивается – происходит восстановление целостности кожного покрова или формирование рубца.
Классификация пролежней по механизму возникновения
Также в медицинской практике используется классификация, в основе которой лежит разделение пролежней на группы с учетом механизма их возникновения. В данном случае учитывается роль воздействия внешних причин и внутренних нарушений, играющих роль в развитии повреждений, о которых мы говорим
Выделяют три вида пролежней: экзогенные, эндогенные и смешанные.
- Экзогенные пролежни
– повреждения, возникновение которых связано, прежде всего, с внешними воздействиями (от греч. exo - вне, genes - порождаемый). Прежде всего, речь идет о повреждениях кожи и глубжележащих тканей, развивающихся под влиянием факторов, о которых уже говорилось выше: давление (как ключевой фактор), трение, скольжение, влажность. В свою очередь экзогенные пролежни делятся на наружные и внутренние:
- Наружные экзогенные пролежни – это те самые повреждения, которые развиваются от соприкосновения наиболее выпирающих участков тела (например, крестец, лопатки, пятки в положении «лежа на спине») с твердой поверхностью. К этой же группе относятся повреждения, возникающие в результате давления и трения гипсовых повязок (и других материалов, использующиеся для фиксации при травмах), различных корсетов, неграмотно подобранных протезов и пр.
- Внутренние экзогенные пролежни – участки поврежденной кожи, которые появляются в результате постоянного давления катетеров - трубок, вводящихся в сосуды для облегчения введения препаратов, в мочевыводящий канал или мочевой пузырь для отведения мочи. Как правило, они развиваются у пациентов с нарушениями обмена веществ, истощением, проблемами с кровоснабжением тканей.
- Эндогенные пролежни
(от греч. endo – внутри) связаны, прежде всего, с внутренними нарушениями в организме. Чаще всего такие повреждения встречаются у больных с поражениями головного и/или спинного мозга. Это может быть травма, инсульт (кровоизлияние), опухоль и т.п. Такие заболевания приводят к нарушению нервной регуляции обменных процессов в тканях, нарушению сосудистого тонуса. В результате страдает питание клеток, в том числе мышц и кожи, что и является главной причиной развития повреждений. Подобные пролежни часто называют нейротрофическими язвами (от греч. trophe – питание).
Основная опасность таких поражений заключается в том, что гибель мышечных клеток и развитие язвы в мышечной ткани часто происходит при неповрежденных кожных покровах. Таким образом, вовремя распознать и принять адекватные меры для их лечения бывает сложно – для их диагностики может потребоваться ультразвуковое исследование мягких тканей. Именно поэтому пациенты с заболеваниями и травмами нервной системы нуждаются в постоянном наблюдении врача.
- Смешанные пролежни развиваются, когда в организме имеются и внутренние проблемы (например, истощение, онкологический процесс), в результате которых страдает регуляция питания тканей, обменные процессы, и существуют наружные воздействия – давление, трение и пр.
 От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
Почему важно понять, под действием каких причин возникают повреждения? Потому что от этого зависит тактика ведения пациентов. Если проблема связана, прежде всего, с болезнями и травмами нервной системы, нарушениями обменных процессов, обусловленными различными болезнями и пр., то первоочередные меры должны быть направлены на улучшение питания тканей, нервной проводимости, нормализацию обмена веществ, восстановление кровоснабжения тканей и пр . Если же ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
При этом, когда речь идет о запущенных процессах (это третья и четвертая стадии), то, по какой бы причине не возникли повреждения, чтобы их устранить, в большинстве случаев бывает нужна хирургическая операция. Кроме того, всем больным, страдающим пролежнями, показана виброакустическая терапия , обеспечивающая организм ресурсом . При этом причина возникновения проблемы также не играет роли.
Классификация пролежней по типу некроза (гибели клеток)
Когда в результате воздействия тех или иных причин в месте развития пролежня начинают гибнуть клетки, возникает участок некроза (мертвой ткани). Однако в разных случаях этот процесс развивается по-разному:
- Сухой некроз (мумификация) – это «ссыхание» пораженных тканей. Очаг поражения имеет четкие границы, выделений из раны нет: инфицирование происходит очень редко, на начальных этапах, когда в тканях остается некоторое количество жидкости. Пациент может отмечать болезненность в пораженной зоне, однако общее состояние чаще всего не страдает.
- Влажный некроз
(пролежневая гангрена) часто развивается у ослабленных больных с поражениями нервной системы, обменными и сосудистыми нарушениями. При этом омертвение ткани происходит на больших участках, часто происходит инфицирование участка повреждения. Рана отечна, в ней обнаруживаются гнойные выделения, имеющие неприятный запах.
Как правило, развитие пролежневой гангрены сопровождается резким ухудшением общего состояния пациента: повышением температуры, может наблюдаться бред, потеря сознания, сердцебиение, рвота (как следствие отравления организма продуктами распада микробов). При отсутствии адекватных мер (назначение антибиотиков, хирургическое лечение) высока вероятность развития сепсиса – заражения крови, нередко приводящего к гибели больного.
Классификация пролежней по размерам (диаметру поражения)
- Небольшой пролежень: диаметр составляет менее 5 см.
- Средний пролежень: диаметр составляет 5-10 см.
- Большой пролежень: диаметр составляет до 10 до 15 см.
- Гигантский пролежень: диаметр превышает 15 см.
Необходимо отметить, что большой диаметр пролежня не всегда обозначает наличие тяжелого процесса : обширные поражения иногда могут носить поверхностный характер, протекают без инфекционных осложнений и достаточно хорошо поддаются лечению без хирургического вмешательства. Конечно, такая картина чаще встречается, когда наблюдаются не запущенные пролежни, а начальная стадия процесса.
 В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
При этом нередко может наблюдаться, так называемая, свищевая форма пролежня - входное отверстие (язва) в области кожных покровов имеет минимальный диаметр (менее 1 см.), оно представляет собой канал, который ведет в расположенную под ним глубокую полость с гнойным содержимым. Причем в воспалительный процесс могут вовлекаться не только мышцы, но и костная ткань с развитием остеомиелита.
Классификация осложнений пролежней
Пролежни у больных часто осложняются присоединением инфекционного процесса, особенно когда речь идет о 3-4 стадии (наличие глубокой язвы с поражением мышечной ткани). Если больной находится в стационаре, высока вероятность развития воспаления, вызванного внутрибольничной инфекцией, то есть возбудителями, проявляющими устойчивость к действию многих антибиотиков. При постановке диагноза в случае осложненных пролежней помимо стадии процесса указывается вид осложнения.
В зависимости от того, какие ткани вовлечены в воспалительный процесс, различают следующие виды инфекционных осложнений пролежней:
- Флегмона – воспаление подкожно-жировой клетчатки, соединительной ткани, не имеющее четких границ. Чаще всего вызывается стафилококком.
- Абсцесс - очаг гнойного расплавления мягких тканей (клетчатки, соединительной ткани, мышц) с формированием гнойной полости, имеющий четкие границы.
- Остеомиелит – расплавление костной ткани. Чаще возникает в таких областях, как копчик, крестец, затылок, пяточные кости.
- Гнойный артрит – воспаление в области суставов.
- Гнойное расплавление стенки сосудов – может приводить как кровотечению, так и к попаданию гнойного содержимого в кровеносное русло.
- Сепсис – распространение инфекции по организму, при этом может происходить формирование гнойных очагов в различных органах (сердце, почки, легкие, суставы и пр.) с развитием в них воспалительных процессов. Поступление в кровь большого количества токсических (вредных) веществ, связанных с массовой гибелью и распадом клеток, живых и погибших микробов и продуктов их жизнедеятельности может очень быстро стать причиной гибели больного.
Также возможно развитие такого осложнения, как рожистое воспаление , связанное с проникновением в пролежневую рану стрептококков. В некоторых случаях, при наличии длительно незаживающих язв, особенно у пациентов с заболеваниями нервной системы и обменными нарушениями, возможно злокачественное перерождение (малигнизация) и развитие рака кожи на месте пролежня (Ш.М. Чынгышпаев, 2013).
 Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Прежде всего, необходимо вызвать врача, который сможет грамотно оценить состояние кожных покровов и мягких тканей в месте развития поражения и, при необходимости, принять решение о направлении пациента в стационар.
Но в этом не всегда есть необходимость. Например, с пролежнями, при которых не наблюдается глубокое повреждение тканей (как правило, речь идет о первой и второй стадии) и нет признаков инфекционного процесса, можно справиться дома. При этом важнейшую роль играет организация правильного ухода за пациентом, рациональная диета и питьевой режим, формирование благоприятного микроклимата в помещении, где находится больной, применение местных медикаментов и пр. Подробнее об этом можно прочитать в статье «Чем лечить в домашних условиях пролежни у лежачих больных? ».
Эффективным средством лечения и профилактики пролежней является . Применение у людей, ограниченных в движении, способствует повышению уровня в организме и решить следующие задачи:
- Активизация обменных процессов во всех органах и тканях, в том числе в коже и мышцах.
- Улучшение кровоснабжения всех тканей организма.
- Стимуляция процесса выведения (утилизации) погибших клеток, шлаков и ядов благодаря улучшению работы лимфатической системы и других органов, ответственных за очищение организма (почек, печени)
- Укрепление иммунной системы, благодаря чему существенно снижается риск развития инфекционных осложнений.
Список использованной литературы:
- Басков А.В. Хирургическое лечение пролежней у больных со спинномозговой травмой / Вопросы нейрохирургии – 2000 г. – № 1
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН – 2007 г. – № 2
- Гаркави А. В. Комплексное лечение пролежней у спинальных больных. Диссертация кандидата медицинских наук / Москва, 1991 г.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Зилович А. А. Хирургическое лечение пролежней, трофических язв и остеомиелита у больных с повреждениями позвоночника и спинного мозга. Диссертация кандидата медицинских наук / Донецк, 1986 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал – 2004 г. – Т. 12, № 12.
- Коган О. Г. Классификация и комбинированное консервативно-хирургическое лечение пролежней и бурситов при поражениях спинного мозга. Методические рекомендации для врачей / Новокузнецк, 1976 г.
- / «Врач» №7 / 2014 г.
- Мусалатов Х.А. Лечение пролежней у больных с повреждением позвоночника и спинного мозга / Медицинская помощь – 2002 г. – № 3.
- Протокол ведения больных. Пролежни /Приложение к приказу Минздрава России от 17.04.02. №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. / СПб: СпецЛит, 2012 г.
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!




